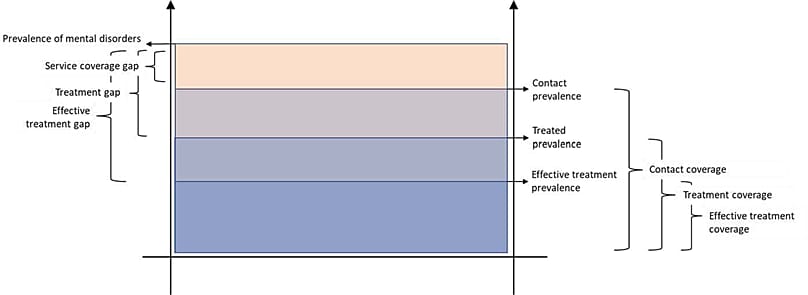
Badanie opublikowane w "The Lancet Regional Health-Europe" ujawnia, że opieka zdrowotna w zakresie zaburzeń psychicznych w Europie jest "niska i niewystarczająca". Tylko 12% pacjentów otrzymuje odpowiednie leczenie, a pomiędzy poszczególnymi krajami i zaburzeniami utrzymują się ogromne różnice.
Kompleksowe badania opublikowane w "The Lancet Regional Health-Europe" ujawniły niepokojącą rzeczywistość: wskaźnik objęcia usługami zdrowotnymi w zakresie zaburzeń psychicznych wśród dorosłych Europejczyków jest "niski i niewystarczający".
 REKLAMA
REKLAMA
 REKLAMA
REKLAMA
Badanie, w którym dokonano systematycznego przeglądu 45 badań z ostatnich dwóch dekad, obejmujących 198 krajowych i regionalnych danych statystycznych, przedstawia obraz dużych rozbieżności między krajami i jednostkami chorobowymi, ze szczególnie poważnymi lukami w opiece nad wrażliwymi społecznościami.
Według Jordi Alonso, badacza w Hospital del Mar i profesora na Uniwersytecie Pompeu Fabra (UPF), który uczestniczył w badaniu, "istnieje znaczny brak danych zarówno w poszczególnych krajach, jak i zaburzeniach, co utrudnia ustalenie punktu wyjścia".
Ten brak systematycznych i jednorodnych informacji uniemożliwia wiarygodne porównania między państwami i analizę trendów czasowych, utrudniając w ten sposób monitorowanie celów Światowej Organizacji Zdrowia (WHO), która dąży do zwiększenia zasięgu opieki o 50% do 2030 roku.
Psychoza o wysokim zasięgu, depresja i lęk zaniedbane
Analiza pokazuje, że tylko w przypadku poważnych zaburzeń psychicznych, takich jak psychoza, kraje europejskie osiągają wysoki poziom pokrycia terapią, od 50% do 90% w niektórych państwach, choć z wyraźnymi różnicami: Chorwacja zgłosiła 99% pokrycia w 2017 r., podczas gdy Holandia ledwo osiągnęła 23%.
Sytuacja jest jednak diametralnie różna w przypadku pospolitych zaburzeń psychicznych. W przypadku silnej depresji poziomy minimalnie odpowiedniego leczenia wahają się od alarmująco niskich wartości - 9,5% w Bułgarii, 9,8% w Tadżykistanie i 9,9% w Turkmenistanie - do wyższych odsetków w krajach takich jak Niemcy (35%), Belgia (34%) i Czechy (36,1%). W przypadku Belgii, chociaż 36% osób z silną depresją otrzymało leczenie, tylko 11% uzyskało dostęp do odpowiedniej opieki.
W przypadku zaburzeń lękowych odsetek ten waha się od 47,1% w Szwecji do 7,3% w Bułgarii, natomiast w przypadku zaburzeń związanych z używaniem substancji psychoaktywnych i alkoholu odsetek leczonych dorosłych jest bardzo niski i rzadko przekracza 15%.
W przypadku ADHD u dorosłych dane są tak skąpe i nieaktualne - w większości pochodzą z okresu przed powszechnym rozpoznaniem tego zaburzenia u dorosłych - że praktycznie niemożliwe jest zdiagnozowanie sytuacji, a zasięg zazwyczaj wynosi poniżej 10%.
Hiszpania: tylko jedna na trzy osoby otrzymuje leczenie
W Hiszpanii sytuacja odzwierciedla te ogólne braki: tylko jedna na trzy osoby, 33%, z jakimkolwiek zaburzeniem psychicznym otrzymuje jakąkolwiek formę leczenia, a mniej niż 12% otrzymuje odpowiednie leczenie. W przypadku poważnej depresji 28% ogółu ma dostęp do jakiegoś leczenia, ale tylko 18% z odpowiednim podejściem; w przypadku lęku liczby te wynoszą odpowiednio 29,5% i 12%.
Dane są szczególnie niepokojące w przypadku zaburzeń związanych z używaniem substancji psychoaktywnych i alkoholu, gdzie tylko 5,2% otrzymuje odpowiednie leczenie.
Najbardziej wrażliwe grupy społeczne borykają się z największymi lukami w opiece. Badanie wykazało, że kobiety, mniejszości seksualne, mniejszości etniczne, uchodźcy, osoby bezdomne i przesiedleńcy wewnętrzni cierpią z powodu szczególnie poważnych różnic, a luki w leczeniu w niektórych przypadkach przekraczają 80%.
Przykładowo, w Ukrainie 74% przesiedleńców wewnętrznych z zaburzeniami psychicznymi nie otrzymało leczenia, a w Paryżu tylko 3% bezdomnych z zaburzeniami psychotycznymi uzyskało dostęp do opieki.
Pilne wezwanie do stworzenia zharmonizowanych systemów monitorowania
Autorzy badania ostrzegają, że brak historycznych danych uniemożliwia śledzenie zmian w czasie. Analizy trendów dla depresji wykazały minimalny wzrost zasięgu w ciągu dwóch dekad, podczas gdy w przypadku psychozy zaobserwowano mieszane wzorce, chociaż niektóre różnice mogą odzwierciedlać zmiany metodologiczne, a nie rzeczywiste różnice w zasięgu.
W tym kontekście naukowcy pilnie wzywają do ustanowienia zharmonizowanych systemów monitorowania w celu systematycznego i porównywalnego pomiaru zasięgu usług, adekwatności leczenia i postępów w realizacji celów WHO.
Badanie zaleca działania także po stronie dostępności pomocy:
- Zwiększenie liczby specjalistów.
- Decentralizację usług.
- Integrację z podstawową opieką zdrowotną.
Oraz po stronie pacjentów: kampanie uświadamiające, redukcja stygmatyzacji, dotacje dla grup szczególnie wrażliwych, wraz z reformami finansowania, które włączą zdrowie psychiczne do powszechnego ubezpieczenia zdrowotnego.